Imaginați-vă că, în adâncurile propriului dumneavoastră intestin, miliarde de microorganisme, majoritatea inofensive, nu doar trăiesc în armonie, ci intervin activ în funcționarea corpului dumneavoastră într-un mod cu totul neașteptat.
O descoperire recentă a scos la iveală o realitate uimitoare: până la 80% dintre bacteriile intestinale comune din grupul Pseudomonadota, prezente într-un intestin uman sănătos, posedă o veritabilă seringă moleculară. Această structură este capabilă să injecteze direct proteine în celulele noastre.
Nu este vorba despre microbi patogeni, ci despre propriile dumneavoastră bacterii comensale, cele care vă însoțesc de la naștere.
Această interacțiune surprinzătoare, în care microbii din sistemul digestiv trimit proteine direct în celulele umane, influențând activ comportamentul sistemului imunitar, a fost scoasă la lumină de un studiu publicat în ianuarie 2026 în revista Nature Microbiology și comentat în martie 2026 de ScienceDaily.
Cercetarea a fost condusă de Helmholtz Munich, cu participarea Universității Ludwig Maximilian (LMU), a Universității Aix-Marseille, a Inserm și a unor parteneri internaționali.
În esență, bacteriile intestinale inofensive folosesc același sistem de injectare ca și agenții patogeni mortali, aceste „seringi moleculare” vizând în mod specific căile imunitare și metabolice ale celulelor noastre.
Echilibrul dintre bacteriile benefice și bolile inflamatorii depinde, de fapt, de identitatea precisă a proteinelor injectate. Pentru a înțelege pe deplin anvergura acestei descoperiri, este esențial să cunoaștem Sistemul de Secreție de Tip III (T3SS), un mecanism bine-cunoscut în lumea bacteriilor.
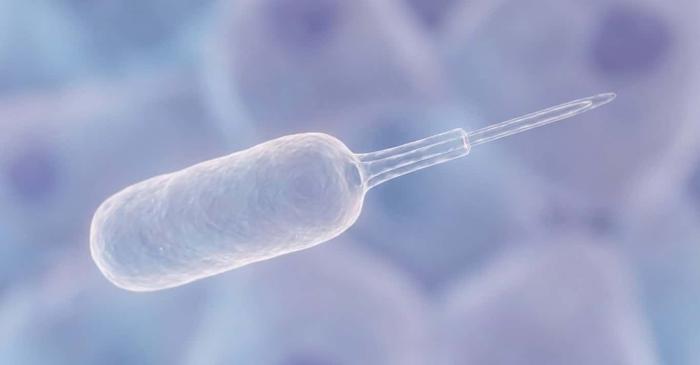
T3SS este o mașinărie moleculară, extrem de conservată evolutiv, cu o formă ce amintește de un ac și o seringă, întâlnită la bacteriile din grupa Pseudomonadota.
Rolul său, așa cum era perceput până acum, era unul malefic: o armă biologică utilizată de diverși agenți patogeni umani, precum Chlamydia, EPEC, Pseudomonas aeruginosa, Salmonella, Shigella și Yersinia, pentru a deturna funcțiile celulare ale gazdei și a iniția infecția.
Boli precum pesta, salmoneloza sau shigelloza își datorează virulența acțiunii acestei seringi nanometrice. Surpriza majoră a studiului constă în faptul că numeroase bacterii intestinale comune și inofensive posedă aceleași sisteme de secreție de tip III.
Aceste structuri microscopice, asemănătoare unor seringi, pot injecta proteine bacteriene direct în celulele umane. Până de curând, se credea că astfel de sisteme sunt prezente exclusiv la bacteriile patogene, cum ar fi Salmonella.
Această revelație răstoarnă complet perspectiva asupra interacțiunilor dintre bacterii și corpul uman.
Pentru a descifra acțiunea acestor proteine bacteriene odată injectate în celulele umane, cercetătorii au cartografiat peste o mie de interacțiuni între proteinele efectoare bacteriene și proteinele umane.
Analizele lor au demonstrat că proteinele bacteriene vizează preferențial căile umane implicate în reglarea imunitară și în metabolism. Experimentele ulterioare au confirmat că aceste proteine pot influența sisteme cheie de semnalizare imunitară, inclusiv NF-κB și răspunsurile la citokine.
Citokinele sunt molecule de semnalizare esențiale care coordonează activitatea imunitară și previn reacțiile excesive ce pot duce la boli autoimune. Practic, bacteriile intestinale par să calibreze permanent pragul de alarmă al sistemului nostru de apărare, acționând direct din interiorul celulelor.
Ceea ce face această descoperire și mai remarcabilă este natura proteinelor injectate. Efectorii candidați, identificați prin învățare automată, prezintă caracteristici de secvență și structură distincte față de cele ale efectorilor patogeni.
Cu alte cuvinte, seringile sunt aceleași, dar „muniția” diferă. Bacteriile sănătoase și-au dezvoltat propria farmacie moleculară, una diferită de cea a agenților infecțioși. Legătura cu bolile inflamatorii intestinale reprezintă una dintre cele mai concrete direcții deschise de acest studiu.
Analizele de rețea au arătat că zonele vizate de efectori sunt îmbogățite cu variații genetice asociate cu patologii legate de microbiom, inclusiv boli autoimune și metabolice.
De exemplu, o analiză metagenomică a evidențiat o abundență crescută a acestor efectori în boala Crohn, dar o scădere în colita ulcerativă.
Acest rezultat este contraintuitiv; am fi putut presupune că o activitate crescută de injectare bacteriană ar fi asociată sistematic cu o inflamație mai intensă.
Însă, profilul variază în funcție de boală, sugerând că nu simpla prezență, ci identitatea precisă a proteinelor injectate, este cea care determină dacă efectul este protector sau dăunător.
Astfel, bacteriile din intestinul uman pot livra direct proteine în celulele umane, influențând activ răspunsurile imunitare.
Aceste rezultate dezvăluie o nouă modalitate prin care microbiomul intestinal acționează asupra corpului uman și pot contribui la o mai bună înțelegere a modului în care modificările bacteriilor intestinale participă la dezvoltarea bolilor inflamatorii, cum ar fi boala Crohn.
„Aceasta ne schimbă viziunea asupra bacteriilor comensale”, afirmă profesorul Pascal Falter-Braun, directorul Institutului de Biologie a Rețelelor de la Helmholtz Munich și autor corespondent al studiului.
„Aceasta demonstrează că aceste bacterii non-patogene nu sunt doar rezidenți pasivi, ci pot manipula activ celulele umane prin injectarea proteinelor lor în celulele noastre.” Această bifurcație științifică este de o importanță majoră.
Timp de decenii, cercetarea asupra microbiomului s-a concentrat în special pe metaboliții produși de bacterii – precum acizii grași cu lanț scurt, vitaminele sau neurotransmițătorii – sau pe structurile lor de suprafață recunoscute de celulele imunitare.
Prin identificarea unui strat molecular, anterior nerecunoscut, de interacțiune directă între bacteriile intestinale și sistemul imunitar uman, studiul avansează înțelegerea modului în care microbiomul afectează celulele umane, transformând cercetarea de la corelație la cauzalitate.
Perspectiva terapeutică nu este îndepărtată.
Cercetările viitoare vor urmări să determine modul în care interacțiunile individuale dintre efectorii bacterieni și gazdă funcționează în țesuturi și contexte patologice specifice, având ca scop traducerea acestor cunoștințe în strategii mai precise de prevenire și tratament al bolilor.
O întrebare rămâne deschisă, una vertiginoasă din punct de vedere evolutiv: aceste sisteme de injectare au evoluat inițial în scopuri patogene, sau au susținut inițial coexistența comensală înainte de a fi preluate de agenții patogeni?
Dacă a doua ipoteză se confirmă, ar însemna că microbii periculoși ar fi deturnat un instrument conceput inițial pentru cooperare, și nu invers. Aceasta ar reprezenta o revizuire fundamentală a istoriei vieții microbiene pe Pământ.